درد قلب یک مشکل شایع است که در اغلب موارد ارتباطی با قلب ندارد و عموما ناشی از استرس و فشار عصبی است. درد قلب بنابر دلایل مختلفی همچون ابتلا به بیماریهای قلبی، ریوی و گوارشی بروز پیدا میکند که در بسیاری از موارد خطرناک نیست. درد قلب به اشکال گوناگون از درد ناگهانی تیز و تیرکشنده تا درد مداوم و سنگین احساس میشود. اگرچه درد قلب معمولا مسئله جدی و نگرانکنندهای نیست، اما از آنجایی که این درد ممکن است نشانه عارضههای جدی مانند سکته قلبی باشد، بهتر است برای تشخیص علت اصلی درد قلب خود به پزشک مراجعه کنید. چنانچه بدانید که کدام بیماریها باعث ایجاد درد قلب میشوند و هر بیماری با چه علائم دیگری همراه است، میتوانید هرچه سریعتر نسبت به درمان اقدام کنید.
کدام درد قلب خطرناک است و باید جدی بگیریم؟
زمانی که در قفسه سینه خود درد احساس میکنید، احتمالا ناراحت و مضطرب میشوید و میخواهید علت درد قلب خود را پیدا کنید. لازم است بدانید که بر اساس نتایج یک پژوهش، کمتر از ۶ درصد بیمارانی که به علت درد قلب به بیمارستان مراجعه میکنند، دچار بیماری قلبی جدی هستند.
استرس و اضطراب به عنوان شایعترین دلایل درد قلب شناخته میشوند. بنابراین، پیش از انجام هر اقدامی ابتدا آرامش خود را حفظ کرده و سپس نوع درد قلب را بررسی کنید. درد موضعی که تنها در یک ناحیه کوچک حس میشود و منتشر نمیشود، معمولا خطرناک نیست. همچنین درد موقتی که با تغییر وضعیت بدن، کمتر یا بیشتر میشود نیز عموما نشانهای از ابتلا به بیماریهای قلبی نیست. در این شرایط، مراجعه فوری به پزشک ضرورتی ندارد. اما درد شدید، ناگهانی و همراه با احساس فشار و گرفتگی در قفسه سینه که در نواحی دیگر بدن منتشر میشود را باید جدی بگیرید. در چنین شرایطی هر چه سریعتر به پزشک مراجعه کنید.
چه دردی درد قلبی نیست؟ علائم درد قلب چیست؟

درد قلب بنابر دلایل مختلفی اتفاق میافتد. درد قلب و قفسه سینه در اغلب موارد هیچ ارتباطی با قلب ندارد. تشخیص علت اصلی درد قلب بدون مراجعه به پزشک آسان نیست. با اینحال، برای ارزیابی بهتر وضعیت خود و در صورت لزوم مراجعه به اورژانس باید با تفاوتهای میان درد قلب ناشی از ابتلا به بیماریهای قلبی و غیرقلبی آشنایی داشته باشید:
اگر دردی که در قفسه سینه خود احساس میکنید، به شکل (مدل) زیر باشد، درد شما احتمالا علت قلبی دارد:
- با احساس فشار، گرفتگی و سوزش در قفسه سینه همراه است
- درد بسیار شدیدی که در پشت بدن، گردن، فک، شانهها و یک یا هر دو دست، بهویژه دست چپ پخش میشود
- دردی که بیش از چند دقیقه طول میکشد، بر اثر فعالیت بدنی شدیدتر میشود، رفت و برگشتی است و یا شدت آن متغیر است
- با عرق سرد، تنگی نفس، سرگیجه، ضعف، تپش قلب، حالت تهوع یا استفراغ همراه است.
اگر دردی که در قفسه سینه خود احساس میکنید، به شکل زیر باشد، درد شما احتمالا علت قلبی ندارد:
- در پی تغییر وضعیت بدن کمتر یا بیشتر میشود
- هنگام کشیدن نفس عمیق یا سرفه شدیدتر میشود
- دردی که با ترش کردن و رفلاکس همراه است
- چندین ساعت استمرار دارد
- با اختلال بلع همراه است
- با حساس شدن قفسه سینه به لمس همراه است
چه زمانی برای درد قلب به اورژانس مراجعه کنیم؟
اگر دچار درد قلب ناگهانی و بیسابقه شدید، یا فکر کردید به یک بیماری قلبی جدی مبتلا هستید و یا در حال حمله قلبی هستید، فورا با اورژانس تماس بگیرید، اما علائم بیماریهای قلبی که در بخش قبل ذکر شد را نادیده نگیرید.
اگر با توجه به علائم فوق، احساس کردید که در حال سکته قلبی هستید، اقدامات زیر را انجام دهید:
- تماس با اورژانس: پیش از هر کاری با اورژانس ۱۱۵ تماس بگیرید.
- فعالیت نکنید: در وضعیت نیمهنشسته بنشینید.
- آسپرین یا نیتروگلیسیرین مصرف کنید: مصرف این داروها تنها با تجویز پزشک مجاز است.
اگر با توجه به علائم فوق، احساس میکنید یکی از اطرافیان شما در حال سکته قلبی است و یا مشکل قلبی جدی دارد، اقدامات زیر را انجام دهید:
- تماس با اورژانس: پیش از هر کاری با اورژانس ۱۱۵ تماس بگیرید.
- نشاندن بیمار: از بیمار بخواهید که بنشیند و سپس سر و شانههای او را به پشتی صندلی تکیه دهید و زانوهایش را نیز خم کنید.
- مصرف آسپرین یا نیتروگلیسیرین: این داروها را در صورت تجویز پزشک به بیمار بدهید.
- آرام کردن بیمار: سعی کنید به بیمار آرامش خاطر بدهید و اضطراب او را کم کنید.
- عملیات احیای قلبی را انجام دهید: احیای قلبی را با دست را انجام دهید. کف دست خود را سریع و محکم ۱۰۰ تا ۱۲۰ بار در دقیقه روی قفسه سینه بیمار فشار دهید.
علت درد قلب چیست؟
درد قلب بنابر دلایل مختلفی اتفاق میافتد و خوشبختانه بسیاری از آنها خطرناک نیستند. علل درد قلب را میتوان به دو دسته بیماریهای قلبی و غیرقلبی تقسیم کرد. از میان بیماریهای قلبی نیز بسیاری از عارضهها مانند افتادگی دریچه میترال با خطر جدی همراه نیستند و حتی در صورت رعایت برخی نکات به درمان نیازی ندارند. با این حال، در صورت مواجهه با درد قلب همواره بهترین کار مراجعه به پزشک است.
اضطراب، استرس و حمله پانیک

اضطراب با علائم جسمی مانند درد قلب همراه است. واقعیت این است که ۵۸ درصد موارد درد قلب، هیچ ارتباطی با قلب ندارند و ناشی از حمله اضطراب یا هراس هستند. وقتی مضطرب و عصبی میشوید، مغز مقدار فراوانی آدرنالین و کورتیزول را در بدن ترشح میکند. این هورمونها خیلی سریع باعث افزایش ضربان قلب و فشار خون میشوند. در نتیجه، احساس درد در قفسه سینه و تعریق شروع میشود و یا تنفس شما دچار مشکل خواهد شد.
علائم اضطراب
درد قلب ناشی از اضطراب یا حمله هراس معمولا دردی تیز و خنجری است که به صورت ناگهانی و حتی در صورت عدم فعالیت شروع میشود. البته بیمار علائمی همچون استرس یا اضطراب را پیش از شروع درد قلب خود حس میکند. سایر علائم همراه با حمله هراس یا اضطراب شامل:
- سرگیجه
- غش کردن
- تنگی نفس
- رعشه
- تغییر دمای بدن
- احساس عدم کنترل بر موقعیت
- بیحسی و تعریق دست و پا
- تپش قلب
درد قلب در حملات هراسی که به طور ناگهانی شروع میشود، بسیار شایعتر است. بر اساس یک پژوهشی که در سال ۲۰۱۹ انجام شد، شیوع قلب درد در میان بیماران دچار حمله هراس حدود ۵/۲۸% است.
درمان اضطراب
افرادی که دچار اضطراب و حمله هراس میشوند، برای کنترل وضعیت خود حتما باید به پزشک متخصص مراجعه کنند. ثابت شده است که درمان دارویی و رفتاردرمانی شناختی (CBT)، روشهای کارآمدی برای درمان اختلالات هراس و اضطراب هستند.
همچنین رعایت توصیههای زیر کمک میکند تا با حمله هراس مقابله کنید:
- پناهگاه امن پیدا کنید: در صورت امکان یک مکان امن و راحتی پیدا کنید. اگر در حال رانندگی هستید، حتما در یک محل مناسب توقف کنید.
- نفسهای عمیق بکشید: کشیدن نفسهای عمیق و منظم برای کاهش علائم اضطراب و پیشگیری از تشدید اضطراب مفید است.
- اضطراب و علائم آن موقتی هستند: به یاد داشته باشید که علائم اضطراب معمولا بیشتر از چند دقیقه طول نمیکشند.
- آرامش خود را حفظ کنید: تمرکز بر تصاویر آرامشبخش و خوشایند، شدت علائم را کاهش میدهد.
- شمارش اعداد: شمارش تا ۱۰ یا ۲۰ و تکرار این کار به حفظ تمرکز و آرامش کمک میکند.
- سبک زندگی خود را اصلاح کنید: ورزش منظم، خواب کافی، ترک سیگار و پرهیز از مصرف کافئین، الکل و خوراکیهای مملو از مواد قندی تصفیهشده احتمال بروز علائم اضطراب را کاهش میدهد.
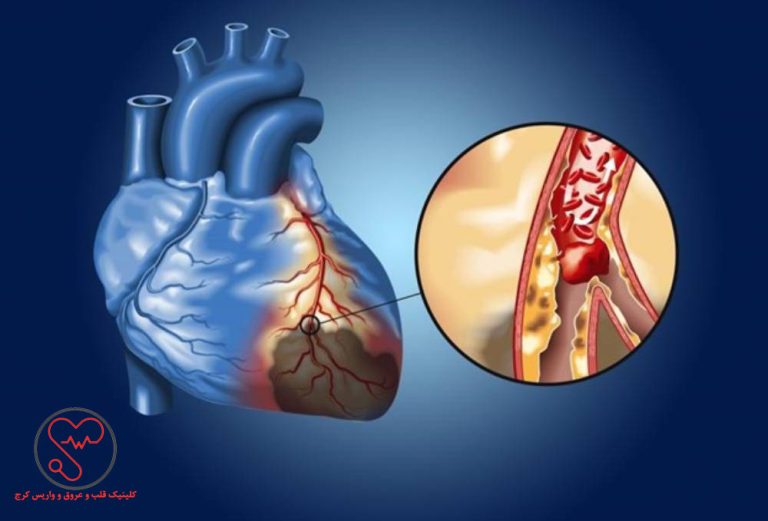
بیماری شریان کرونری (تنگی عروق قلب)

بیماری شریان کرونری (CAD) به تنگ شدن یا گرفتگی شریانهای قلب گفته میشود که خون سرشار از اکسیژن را به قلب میرسانند. پلاک حاوی کلسترول به مرور زمان در شریانها جمع میشود و در نتیجه با تنگتر شدن شریان، خون کمتری به عضله قلب میرسد.
علائم بیماری شریان کرونری
علائم اصلی بیماری شریان کرونری شامل:
- درد قلب (آنژین)
- تنگی نفس
- احساس درد در سراسر بدن
- احساس ضعف و غش کردن
- حالت تهوع
البته این علائم در تمامی بیماران یکسان نیست و برخی از بیماران دچار هیچگونه علائمی نمیشوند.
درمان بیماری شریان کرونری
ترکیبی از روشهای زیر برای درمان بیماری شریان کرونری انجام میشود:
- تغییر سبک زندگی: اصلاح سبک زندگی نقش مهمی در درمان این بیماری دارد. ترک سیگار، رعایت رژیم غذایی سالم، تغذیه مدیترانهای و ورزش منظم به بهبود حال بیماران کمک میکند.
- مدیریت عوامل خطر: مدیریت عوامل خطر بیماری، سرعت پیشرفت آن را کند میکند. بیماریهایی مانند دیابت، فشار خون بالا، کلسترول بالا، تریگلیسیرید بالا و شاخص توده بدنی (BMI) بالاتر از ۲۵ باید کنترل شوند.
- درمان دارویی: پزشکان داروهای زیر را برای مدیریت عوامل خطر و درمان علائم این بیماری تجویز میکنند:
- داروهای پایینآورنده فشار خون
- داروهای کاهشدهنده کلسترول
- داروهای مفید برای مدیریت آنژین پایدار مانند نیتروگلیسیرین و رانولازین
- داروهای کاهشدهنده خطر لخته شدن خون
- جراحی: عمل آنژیوپلاستی و استنتگذاری یا جراحی بایپس شریان کرونری در صورت لزوم انجام میشود.
آنژین

آنژین یا آنژین صدری به درد قلبی گفته میشود که قلب در آن خون سرشار از اکسیژن کافی را دریافت نمیکند. در نتیجه قلب برای دریافت خون بیشتر، سریعتر و محکمتر میتپد و بیمار دچار قلب درد میشود. آنژین بیماری نیست، بلکه یکی از علائم و نشانهای هشدار ابتلا به بیماریهای قلبی مانند بیماری شریان کرونری محسوب میشود. آنژین پایدار و ناپایدار دو نوع شایع آنژین هستند؛ آنژین پایدار با مصرف دارو و تغییر سبک زندگی کنترل میشود، اما آنژین ناپایدار خطرناکتر است و به درمان فوری نیاز دارد.
اکثر بیماران، درد قلب ناشی از آنژین را همراه با فشار و به صورت احساس گرفتگی و فشردگی در قفسه سینه توصیف میکنند. آنژین در برخی بیماران شبیه به سوءهاضمه است. درد قلب آنژین معمولا از پشت جناغ سینه شروع میشود. برخی بیماران نمیتوانند منشا دقیق درد را مشخص کنند. درد قلب گاهی در سایر بخشهای بالاتنه مانند گردن، فک، شانهها، بازوها، پشت بدن و شکم منتشر میشود.
علائم آنژین
آنژین علاوه بر درد قلب با علائم زیر نیز همراه است:
- خستگی شدید
- سرگیجه
- حالت تهوع یا استفراغ
- تنگی نفس
- تعریق شدید
درمان آنژین
درمان آنژین با هدف کاهش تعداد دفعات بروز و شدت علائم و پایین آوردن احتمال حمله قلبی انجام میشود. آنژین ناپایدار یا درد آنژینی که با همیشه تفاوت دارد، به درمان فوری نیاز دارد. روشهای زیر برای درمان آنژین انجام میشوند:
- درمان دارویی: اگر تغییرات سبک زندگی مانند ورزش و تغذیه سالم، سلامت قلب را بهبود نبخشند و درد آنژین تسکین پیدا نکند، مصرف دارو ضرورت مییابد. داروهای زیر برای درمان آنژین مورد استفاده قرار میگیرند:
- نیتراتها: نیتراتها غالبا برای درمان آنژین تجویز میشوند. این دسته از داروها، رگها را شل و گشاد میکنند تا خون بیشتری به سمت قلب جاری شود. قرص زیرزبانی نیتروگلیسیرین متداولترین نیترات مورداستفاده برای درمان آنژین است.
- آسپرین: آسپرین خطر لخته شدن خون را کاهش میهد و جریان یافتن خون در شریانهای تنگشده قلب را آسانتر میکند. پیشگیری از لخته شدن خون، خطر حمله قلبی را کاهش میدهد. پیش از شروع مصرف روزانه آسپرین حتما با پزشک مشورت کنید.<
- داروهای جلوگیریکننده از لخته شدن خون: برخی داروها مانند کلوپیدوگرل (پلاویکس)، پراسوگرل (افینت) و تیکاگرلور (بریلینتا) احتمال بههم چسبیدن پلاکتهای خون را کاهش میدهند و در نتیجه خون لخته نمیشود. اگر بیمار نتواند آسپرین مصرف کند، دارویی از این دسته برای او تجویز میشود.
- بتا بلاکرها: بتابلاکرها باعث میشوند که قلب آهستهتر و با شدت کمتری بتپد و در نتیجه فشار خون کاهش پیدا کند. علاوه بر این، بتابلاکرها با شل کردن رگها به بهبود جریان خون کمک میکنند.
- استاتینها: استاتین برای کاهش کلسترول خون تجویز میشود. کلسترول بالا یکی از عوامل اصلی خطر ابتلا به بیماریهای قلبی و آنژین محسوب میشود.
- بلاکرهای کانال کلسیم: این دسته از داروها که به آنتاگونیستهای کلسیم نیز معروف هستند، با شل و گشاد کردن رگهای خونی به بهبود جریان خون کمک میکنند.
- سایر داروهای فشار خون: بازدارند آنزیم مبدل آنژیوتانسین (ACE) یا مسدودکنندههای گیرنده آنژیوتانسین (ARBs) داروهای دیگری هستند که باعث کاهش فشار خون میشوند. این دسته از داروها برای بیماران مبتلا به دیابت، بیماری کلیوی مزمن و دارای فشار خون بالا یا نشانههای نارسایی قلبی تجویز میشود.
- رانولازین: اگر آنژین پایدار و مزمن با مصرف داروهای دیگر بهبود نیابد، پزشک رانولازین تجویز میکند.
- درمان با دستگاه فشارنده متناوب خارجی تقویتشده (EECP): درمان با این دستگاه برای افزایش جریان خون قلب توصیه میشود. کافهایی مانند کاف دستگاه فشار خون دور ساق پاها، رانها و لگن بیمار بسته میشود.
- عمل و جراحی: آنژیوپلاستی یا جراحی قلب باز در صورت موفقیتآمیز نبودن درمانهای غیرجراحی توصیه میشود.
حمله قلبی

حمله قلبی یا آنفارکتوس میوکارد یک عارضه بسیار خطرناک است که به دلیل عدم رسیدن خون به عضله قلب رخ میدهد. قطع شدن جریان خون در قلب دلایل مختلفی دارد که شایعترین آن انسداد یک یا چند شریان قلب است. زمانی که خون جریان نداشته باشد، مرگ عضله قلب درگیر به تدریج شروع میشود. چنانچه جریان خون به سرعت بازیابی نشود، حمله قلبی به آسیب دائمی و مرگ فرد منتهی میشود.
علائم حمله قلبی
درد قفسه سینه یکی از علائم اصلی حمله قلبی است. سایر علائم دیگر حمل قلبی شامل:
- احساس فشار، گرفتگی و سوزش در قفسه سینه
- احساس درد در فک، گردن یا پشت بدن
- سرگیجه، ضعف و بیهوش شدن
- احساس درد در شانهها یا بازوها، معمولا بازوی چپ
- تنگی نفس
- تعریق
- خستگی
- حالت تهوع یا درد معده
- تپش قلب
- اضطراب یا احساس ناخوشایند در انتظار فاجعهای قریبالوقوع بودن
درمان حمله قلبی
درمان حمله قلبی مستلزم بازیابی فوری جریان خون در عضله آسیبدیده قلب است. این کار با روشهای مختلفی همچون درمان دارویی و جراحی انجام میشود. روشهای زیر برای درمان حمله قلبی کاربرد دارد:
- اکسیژن درمانی: بیمارانی که به سختی نفس میکشند یا میزان اکسیژن خون آنها پایین است، نیازمند دریافت اکسیژن با استفاده از ماسک صورت یا لولهگذاری در نای هستند.
- درمان دارویی: پزشکان داروهای زیر را برای درمان حمله قلبی تجویز میکنند:
- داروهای ضدانعقادی: آسپرین و سایر داروهای رقیقکننده خون در این دسته قرار میگیرند.
- نیتروگلیسیرین: این دارو درد قلب را تسکین میدهد و رگها را گشاد میکند تا خون راحتتر درون رگها جریان پیدا کند.
- داروهای ترومبولیتیک (داروهای تجزیهکننده لخته خون): این داروها فقط ظرف ۱۲ ساعت اول پس از حمله قلبی تجویز میشوند.
- داروهای آنتیآریتمی: حمله قلبی غالبا باعث اختلال در ضربان عادی قلب یا در اصطلاح پزشکی، آریتمی میشود که عارضه خطرناکی است. داروهای ضدآریتمی این اختلال را متوقف و یا از آن پیشگیری میکنند.
- داروهای مسکن: مورفین متداولترین دارویی است که برای بهبود علائم حمله قلبی تجویز میشود. مورفین درد قلب را تسکین میدهد.
- مداخلهها و عملهای جراحی: ممکن است لازم باشد یکی از عملهای زیر برای بازیابی جریان خون در قلب انجام شود:
- آنژیوپلاستی: مداخله شریان کرونری از راه پوست (PCI) یا آنژیوپلاستی قلب با وارد کردن کاتتر در یکی از رگهای اصلی، معمولا رگ نزدیک به بالای ران یا مچ دست انجام میشود. هدف از انجام این عمل، رفع گرفتگی رگ و بازیابی جریان خون در قلب است.
- استنتگذاری یا فنر زدن قلب: استنت یا فنر لوله توری کوچکی است که مجراهای بدن از قبیل سرخرگهای تنگ یا ضعیف را باز نگه میدارد.
- بایپس سرخرگ کرونری: عمل بایپس قلب به جراحی قلب باز نیز معروف است. جراح به منظور ایجاد مسیری جدید برای جریان یافتن خون، از رگ بخش دیگری از بدن معمولاً قفسه سینه، بازو یا پا استفاده میکند. به این ترتیب خون از مسیر دیگری از کنار یک یا چند سرخرگ مسدود عبور میکندد و به عضله قلب میرسد.
افتادگی دریچه میترال

دریچه میترال دهانه کوچکی است که دهلیز چپ را به بطن چپ متصل میکند. افتادگی دریچه میترال (MVP) به حالتی گفته میشود که دریچه میترال به سمت دهلیز چپ خم شود و درون دهلیز میافتد. این افتادگی اجازه نمیدهد که دریچه به خوبی بسته شود. افتادگی دریچه میترال یک بیماری شایع و غالبا بیخطر است، زیرا دریچه هنوز عملکرد مناسبی دارد و بسیاری از بیماران نیز هیچ علائمی را تجربه نمیکنند و حتی متوجه ابتلا به این عارضه نمیشوند. البته موارد متوسط تا شدید افتادگی با علائمی همراه است و به درمان نیاز دارد.
نارسایی دریچه میترال عارضه اصلی ناشی از MVP است. در این حالت خون در مسیر اشتباه از راه دریچه نشت میکند. اگر نشت خون شدید باشد، باید جراحی برای اصلاح عملکرد دریچه میترال انجام شود.
علائم افتادگی دریچه میترال
اکثر بیماران مبتلا به این عارضه علائمی را تجربه نمیکنند و نوع و شدت علائم نیز ارتباطی با وخامت عارضه ندارد. درهرحال، علائم شایع افتادگی دریچه میترال شامل:
- درد قلب
- کاهش بسیار شدید فشار خون در زمان ایستادن
- اضطراب
- سرگیجه
- خستگی شدید
- تپش قلب
- میگرن
درمان افتادگی دریچه میترال
اکثر بیماران مبتلا به افتادگی دریچه میترال، بهویژه بیماران بدون علائم، به درمان نیاز ندارند. چنانچه بیمار دچار نارسایی دریچه میترال باشد، اما علائمی نداشته باشد، پزشک ویزیتهای دورهای را برای تحتنظر گرفتن بیمار توصیه میکند. چنانچه نارسایی دریچه میترال شدید باشد، درمان دارویی یا جراحی ضرورت مییابد.
- درمان دارویی: پزشکان داروهای زیر را برای درمان آریتمی یا سایر عوارض افتادگی دریچه میترال تجویز میکند:
- بتا بلاکرها
- داروهای مدر
- داروهای ضدآریتمی
- داروهای رقیقکننده خون
- آنتیبیوتیک (در صورت تعویض دریچه میترال)
- جراحی: جراحی ترمیم یا تعویض دریچه میترال در صورت نارسایی دریچه میترال انجام میشود. این جراحی را میتوان به روش باز یا کمتهاجمی انجام داد.
تنگی دریچه آئورت

تنگی دریچه آئورت نوعی بیماری دریچه قلب است. دریچه آئورت قرارگرفته میان بطن چپ و سرخرگ اصلی بدن یا همان آئورت، تنگ میشود و کاملا باز نمیشود. در نتیجه، جریان خون از قلب به آئورت و سایر بخشهای بدن کم یا قطع میشود. رسوب کلسیم، نقصهای مادرزادی، تب روماتیسمی و پرتودرمانی از دلایل تنگی دریچه آئورت به شمار میروند.
علائم تنگی دریچه آئورت
شدت تنگی دریچه آئورت از خفیف تا شدید متغیر است. برخی بیماران، سالها دچار هیچ علائمی نمیشوند. علائم تنگی دریچۀ آئورت شامل:
- گرفتگی یا درد قلب در هنگام فعالیت
- سوفل قلبی
- احساس غش کردن یا سرگیجه هنگام فعالیت
- تنگی نفس بهویژه هنگام فعالیت
- خستگی شدید
- تپش قلب
- بیاشتهایی، عمدتا در کودکان
- عدم افزایش وزن، عمدتا در کودکان
تنگی دریچه آئورت ممکن است به نارسایی قلبی منجر شود. علائم نارسایی قلبی شامل خستگی شدید، تنگی نفس و ورم مچ پا است.
درمان تنگی دریچه آئورت
روش درمان تنگی دریچه آئورت به علائم و شدت عارضه بستگی دارد. اگر علائم خفیف باشند، ویزیتهای منظم برای تحتنظر گرفتن بیمار کافی است. همچنین ممکن است پزشک، اصلاح سبک زندگی و درمان دارویی را برای رفع علائم یا کاهش احتمال بروز عوارض توصیه کند. احتمال دارد انجام عملهای جراحی زیر برای درمان بیمار ضرورت پیدا کنند:
- والووپلاستی بالنی: تنگی دریچه قلب نوزادان و کودکان با این عمل درمان میشود. دریچه آئورت بزرگسالان عموما پس از این عمل مجددا تنگ میشود. بنابراین والووپلاستی بزرگسالان فقط در صورتی انجام میشود که حال عمومی بیمار برای جراحی مساعد نباشد و یا بیمار در انتظار جراحی تعویض دریچه باشد.
- تعویض دریچه آئورت: جراحی تعویض دریچه آئورت غالبا برای درمان تنگی دریچه ضرورت مییابد. جراح، دریچه آسیبدیده را برمیدارد و دریچه مکانیکی یا دریچه ساختهشده از بافت قلب گاو، خوک یا انسان را جایگزین آن میکند.
- تعویض دریچه آئورت از راه کاتتر (TAVR): این عمل جایگزین جراحی قلب باز برای تعویض دریچه است. دریچه آئورت تنگ در این عمل کمتهاجم با دریچه تهیهشده از بافت گاو یا خوک جایگزین میشود. عمل TAVR با ایجاد برشهایی کوچکتر و با استفاده از لولهای منعطف و باریک به نام کاتتر انجام میشود.
- ترمیم دریچه آئورت: جراح، فلپهای بههمچسبیده دریچه را از هم جدا میکند. البته ترمیم دریچه به ندرت برای درمان تنگی دریچه آئورت انجام میشود. درمان قطعی این بیماری عموما مستلزم تعویض دریچه آئورت است.
میوکاردیت

به بیماری التهاب عضله قلب یا میوکارد، میوکاردیت گفته میشود. این التهاب توانایی قلب را برای پمپاژ خون کاهش میدهد. از دلایل ابتلا به میوکاردیت میتوانیم به عفونت ویروسی، حساسیت دارویی یا عارضه التهابی عمومی اشاره کنیم. میوکاردیت شدید، قلب را تا حدی ضعیف میکند که نمیتواند خون کافی را سایر نواحی بدن برساند. این بیماری همچنین ممکن است منجر به تشکیل لخته خون در قلب و زمینهساز حمله قلبی یا سکته مغزی شود.
علائم میوکاردیت
میوکاردیت در مراحل اولیه میتواند بدون علامت و یا دارای علائم خفیفی باشد. علائم شایع میوکاردیت شامل:
- درد قلب همراه با احساس گرفتگی و فشردگی
- خستگی شدید
- ورم پاها، مچ پاها و پایین پاها
- تپش قلب یا ضربان قلب غیرعادی
- تنگی نفس در حال استراحت یا فعالیت
- سرگیجه و احساس غش کردن
- علائم آنفلوانزا مانند سردرد، بدن درد، درد مفصلی، تب یا گلودرد
علائم میوکاردیت در برخی بیماران شمابه علائم حمله قلبی است.
درمان میوکاردیت
میوکاردیت درمان قطعی ندارد. چنانچه پزشک علت زمینهای التهاب را تشخیص بدهد، آن را درمان میکند. داروهای زیر با توجه به علائم قلبی بیمار از قبیل نارسایی قلبی یا آریتمی، نوع و شدت میوکاردیت تجویز میشوند:
- بازدارنده آنزیم مبدل آنژیوتانسین (ACE) یا مسدودکنندههای گیرنده آنژیوتانسین (ARBs): این داروها فشار خون را پایین میآورند و به تغییرشکل عضله قلب ملتهب کمک میکنند.
- بتا بلاکرها: این دسته از داروها، آریتمی را برطرف میکنند و تغییر شکل عضله قلب را تسهیل خواهند کرد.
- داروهای مدر: داروهای مدر برای کاهش احتباس مایع در بدن مفید هستند. احتباس مایعات یکی از عوارض تضعیف عضله قلب است.
- کورتیکواستروئیدها: کورتیکواستروئیدها التهاب بدن را کاهش میدهند. این دسته از داروها تنها برای موارد خاص میوکاردیت تجویز میشوند.
چنانچه میوکاردیت شدید و همراه با آریتمی باشد، پزشک باطری قلب یا دفیبریلاتور کاشتنی قلب (ICD) را جایگذاری میکند. در صورتی که عملکرد قلب بهبود نیابد و بیمار دچار نارسایی قلبی شدید شود، شرایط انجام پیوند قلب بررسی میشود.
تغییر سبک زندگی شامل رژیم غذایی کمنمک و کاهش مصرف مایعات نیز به رفع علائم میوکاردیت کمک میکند.
پارگی و دایسکشن آئورت

آئورت، سرخرگ اصلی است که خون سرشار از اکسیژن را از قلب به سایر نقاط بدن انتقال میدهد. دیواره آئورت از سه لایه بافتی مختلف تشکیل میشود. دایسکشن یا پارگی آئورت زمانی شروع میشود که لایه داخلی آئورت در بخش ضعیفشده سرخرگ پاره شود. در نتیجه خون با فشار از پارگی ایجادشده بیرون میزند و باعث جدا شدن یا دایسکشن دو لایه داخلی و میانی از هم میشود. از آنجایی که خون از مسیر اصلی منحرف شده و میان لایههای بافتی جاری میشود، جریان خون عادی در سایر بخشهای بدن متوقف یا آهسته میشود و یا آئورت کاملاه پاره خواهد شد. چنانچه هر سه لایه آئورت کاملا پاره شود، مشکل پارگی آئورت به وجود میآید و خون از درون حفره ایجادشده به درون بدن نشت میکند.
دایسکشن آئورت عارضه مرگباری است که اگر به سرعت درمان نشود، منجر به مرگ بیمار خواهد شد.
علائم پارگی آئورت
بارزترین نشانه پارگی آئورت، شروع ناگهانی آن است. این اتفاق ممکن است در هر زمان و حالتی همچون در زمان استراحت یا خواب رخ دهد.
نشانهها و علائم شایع دایسکشن و پارگی آئورت شامل:
- درد شدید ناگهانی در قفسه سینه یا بالای کمر
- تنگی نفس
- غش کردن یا سرگیجه
- فشار خون پایین
- سوفل قلب (صداهای غیرمعمول قلب)
- نبض ضعیف و سریع
- تعریق شدید
- گیجی
- تاری دید
- علائم سکته مغزی مانند ضعیف یا فلج شدن یک سمت بدن
- اختلال در گفتار
درمان پارگی آئورت
روش درمان دایسکشن و پارگی آئورت به محل پارگی بستگی دارد. اگر اولین بخش از آئورت که نزدیک به قلب است، پاره شده باشد، جراحی فوری ضرورت مییابد. همچنین اگر خون بر اثر دایسکشن آئورت به اندامهای حیاتی مانند کلیه، روده، پا یا حتی نخاع نرسد، عمل جراحی اورژانسی انجام میشود. دو روش درمان دارویی و جراحی برای درمان پارگی آئورت وجود دارد:
- درمان دارویی: داروهایی مانند بتابلاکرها برای کاهش ضربان قلب و فشار خون تجویز میشوند. با توجه به شدت پارگی و گستردگی دایسکشن میتوان انجام عمل جراحی را به کمک مصرف دارو چند ماه تا چند سال به تأخیر انداخت.
- جراحی: عملهای جراحی زیر برای ترمیم پارگی آئورت انجام میشوند:
- تعویض آئورت با گرفت: جراح، بخش آسیبدیده آئورت را برمیدارد و لوله مصنوعی (گرفت) را مستقیما به آئورت پیوند میزند.
- ترمیم درونعروقی استنت ـ گرفت: جراح برای ترمیم داخلی آئورت از گرفت استنت استفاده میکند. این گرفت یک لوله فیبری مصنوعی است که فنرهای سیمی فلزی آن را نگه میدارد.
- رویکرد ترکیبی: ترکیبی از جراحی باز متعارف و تکنیک استنت ـ گرفت درونعروقی برای ترمیم آئورت انجام میشود.
آنوریسم یا بیرونزدگی آئورت

آنوریسم آئورت به برجستگی و بیرونزدگی در دیواره آئورت گفته میشود. این برجستگی در بخش ضعیف دیواره سرخرگ ایجاد میشود. ممکن است آئورت در بخش برجسته، پاره یا جدا شود و در نتیجه خونریزی داخلی شدیدی شروع شود یا جریان خون از قلب به اندامهای حیاتی انتقال داده نشود.
علائم آنوریسم آئورت
بسیاری از بیماران متوجه ابتلای خود به آنوریسم آئورت نمیشوند. آنوریسم غالبا تا زمان پاره نشدن، بدون علائم باقی میماند. علائم آنوریسم پارهشده به صورت ناگهانی شروع میشود و شامل موارد زیر است:
- درد قلب شدید و ناگهانی
- احساس درد در شکم یا پشت بدن
- سرگیجه
- تپش قلب
علائم زیر در هنگام بزرگتر شدن برجستگی بروز پیدا میکنند:
- تنفس دشوار یا تنگی نفس
- احساس سیری پس از صرف کمی غذا
- احساس درد در محل بزرگ شدن آنوریسم
- بلع دشوار یا دردناک
- ورم کردن بازوها، گردن یا صورت
درمان آنوریسم آئورت
چنانچه آنوریسم آئورت پیش از پارگی تشخیص داده شود، بالاترین شانس برای بهبود بیمار وجود خواهد داشت. اگر آنوریسم پاره نشده باشد، پزشک بیمار را تحتنظر قرار میدهد. اگر عوامل خطر آنوریسم آئورت درباره بیمار صادق باشند، غربالگری منظم توصیه میشود. اقدامات درمانی با هدف جلوگیری از بزرگتر شدن آنوریسم و پیشگیری از پاره شدن سرخرگ انجام خواهند شد. اگر آنوریسم کوچک باشد و پاره نشده باشد، پزشک داروهایی را برای بهبود جریان خون، کاهش فشار خون یا مدیریت کلسترول تجویز میکند.
اگر آنوریسم، بزرگ و مستعد دایسکشن یا پارگی باشد، انجام عمل جراحی ضرورت مییابد. عملهای جراحی زیر برای درمان آنوریسم آئورت انجام میشوند:
- ترمیم باز آنوریسم: جراح، بخش برجسته آئورت را برمیدارد و گرفت را برای ترمیم به سرخرگ پیوند میزند. این عمل در صورت پاره شدن آنوریسم ضرورت مییابد.
- ترمیم آنوریسم درونعروقی (EVAR): این عمل کمتهاجم برای ترمیم آنوریسم آئورت انجام میشود. پزشک برای وارد کردن گرفت و تقویت یا ترمیم سرخرگ از یک لوله نازک به نام کاتتر استفاده میکند.
پریکاردیت

به التهاب پریکاردیوم یا کیسه دربرگیرنده قلب، پریکاردیت گفته میشود. پریکاردیت معمولا ناگهان بروز پیدا میکند و چند هفته تا چند ماه طول نیز میکشد. پریکاردیت عموما پس از سه ماه برطرف میشود، اما برخی بیماران چند سال درگیر حملههای عود بیماری هستند.
علائم پریکاردیت
درد قلب و قفسه سینه یکی از علائم پریکاردیت است که به صورت زیر حس میشود:
- دردی تیز که نتیجه ساییده شدن قلب به پریکاردیوم است
- دردی که هنگام سرفه، بلع، نفس عمیق یا دراز کشیدن شدیدتر میشود
- درد هنگام صاف نشستن و خم شدن رو به جلو کمتر میشود
بیمار حس میکند که برای راحتتر نفس کشیدن مجبور است خم شود یا سینهاش را بگیرد.
پریکاردیت علاوه بر درد قلب با علائم زیر نیز همراه است:
- احساس درد در پشت بدن، گردن و شانه چپ
- به سختی نفس کشیدن در حالت خوابیده
- سرفه خشک
- تپش قلب
- اضطراب
- خستگی
- تب
- ورم کردن پاها، مچ پاها و پایین پاها در موارد شدید
درمان پریکاردیت
درمان پریکاردیت به علت و شدت علائم آن بستگی دارد. پریکاردیت خفیف، بدون درمان بهبود مییابد. روشهای زیر برای درمان پریکاردیت مورد استفاده قرار میگیرند:
- درمان دارویی: پزشکان داروهای زیر را برای کاهش ورم و التهاب تجویز میکنند:
- داروهای مسکن: درد پریکاردیت معمولا با مصرف مسکنهای بدون نسخه مانند آسپرین یا ایبوپروفن آرام میشود. پزشکان مسکنهای قویتر را در صورت لزوم تجویز میکنند.
- کلشیسین: این دارو، التهاب بدن را کاهش میدهد. کلشیسین برای درمان پریکاردیت حاد یا علائم عودکننده تجویز میشود. مصرف کلشیسین برای بیماران مبتلا به بیماریهای کلیوی یا کبدی مناسب نیست. بهعلاوه کلشیسین با داروهای دیگر تداخل دارد.
- کورتیکواستروئیدها: این داروهای قوی با التهاب مقابله میکنند. کورتیکواستروئیدهایی مانند پردنیزون در صورتی تجویز میشوند که علائم پریکاردیت با مصرف داروهای دیگر بهبود نیابند.
اگر عفونت باکتریایی علت پریکاردیت باشد، آنتیبیوتیک تجویز میشود و تخلیه مایع پریکاردیت در صورت لزوم انجام خواهد شد.
- جراحی: چنانچه مایع بر اثر ابتلا به پریکاردیت دور قلب جمع شده باشد، یکی از جراحیهای زیر برای تخلیه پریکاردیت انجام میشود:
- پریکاردیوسنتز: جراح، مایع اضافی جمعشده درون حفره پریکاردیال را با یک سوزن استریل یا لوله کوچک تخلیه میکند.
- پریکاردیکتومی (برداشتن پریکاردیوم): اگر کیسه دور قلب به دلیل پریکاردیت انقباضی دچار تصلب دائمی شده باشد، این کیسه باید برداشته شود.
کاردیومیوپاتی هیپرتروفیک

کاردیومیوپاتی هیپرتروفیک (HCM) به ضخیم شدن یا هیپتروفی عضله قلب گفته میشود. ضخیم شدن عضله قلب، پمپاژ خون را برای قلب سختتر میکند. این بیماری به دلیل عدم دارا بودن علامت بودن یا همراه بودن با علائم انگشتشمار در بسیاری از موارد تشخیص داده نمیشود. با اینحال تغییر در سیستم الکتریکی قلب در بعضی موارد به آریتمی خطرناک یا مرگ ناگهانی بیمار منجر میشود.
علائم کاردیومیوپاتی هیپرتروفیک
نشانهها و علائم این عارضه شامل:
- درد قلب، بهویژه هنگام ورزش کردن
- خستگی، بهویژه هنگام ورزش یا پس از آن
- سوفل قلبی
- تپش قلب
- تنگی نفس، بهویژه هنگام ورزش
درمان کاردیومیوپاتی هیپرتروفیک
درمان این عارضه با هدف رفع علائم و پیشگیری از مرگ ناگهانی بیماران در معرض خطر انجام میشود. روش درمان به شدت علائم بیماری بستگی دارد. روشهای زیر برای درمان کاردیومیوپاتی هیپرتروفیک انجام میشود:
- درمان دارویی: دارو، شدت فشردگی عضله قلب را کمتر و ضربان قلب را آهستهتر میکند تا قلب بتواند خون را بهتر پمپاژ کند. پزشکان داروهای زیر را برای درمان کاردیومیوپاتی هیپرتروفیک و علائم آن تجویز میکنند:
- بتابلاکرها مانند متوپرولول، پروپرانولول یا آتنولول
- مسدودکنندههای کانال کلسیم مانند وراپامیل یا دیلتیازم
- داروهای ضدآریتمی مانند آمیودارون یا دیزوپیرامید
- رقیقکنندههای خون مانند وارفارین، دابیگاتران، ریواروکسابان یا آپیکسابان
- جراحی: عملهای جراحی زیر برای درمان کاردیومیوپاتی یا رفع علائم ناشی از آن انجام میشوند:
- سپتال میکتومی: این جراحی قلب باز در صورت عدم تاثیر درمان دارویی توصیه میشود. جراح، بخش ضخیمشده و بیش از حد رشدکرده سپتوم یا دیواره میان حفرههای قلب را برمیدارد. در نتیجه، جریان خروجی از قلب بهبود مییابد و برگشت خون از طریق دریچه میترال کاهش پیدا میکند.
- سپتال ابلیشن: جراح، عضله ضخیمشده قلب را با الکل از بین میبرد. الکل از طریق لولهای بلند و باریک درون شریان خونرسانی بخش موردنظر تزریق میشود.
- دفیبریلاتور کاشتنی قلب (ICD): ICD دستگاه کوچکی است که ضربان قلب را بهطور منظم پایش میکند. جراح، دستگاه را مانند باطری قلب، درون قفسه سینه جایگذاری میکند. اگر آریتمی مرگبار رخ دهد، ICD شوکهای الکتریکی با شدت کنترلشده را برای بازیابی ریتم قلب اعمال میکند. پژوهشگران ثابت کردهاند که استفاده از این دستگاه، خطر مرگ قلبی ناگهانی در بیماران مبتلا به کاردیومیوپاتی هیپرتروفیک را کاهش میدهد.
سایر علل درد قلب
هر ساختاری که در قفسه سینه یا حتی شکم قرار دارد، از جمله ساختارهای سطحی مانند پوست، بافت پیوندی و عصبهای سطحی و اندامهایی مانند ریه و معده میتواند علت درد قلب باشد. در این بخش با دلایل غیرقلبی درد قلب آشنا میشوید:
بیماریهای ریوی
درد قلب یکی از علائم بیماریهای ریوی زیر است:
- فشار خون ریوی: فشار خون در شریانهای حامل خون به ریه بالا است. از نفس افتادن و غش کردن هنگام ورزش، تنگی نفس هنگام خم شدن، خستگی و ورم بر اثر انباشت مایع از علائم این بیماری است.
- پلورزی: پلورزی به التهاب غشای پوشاننده ریهها گفته میشود. درد قلب یا شانه و درد تشدیدشونده هنگام تنفس، سرفه، عطسه یا حرکت دادن بالاتنه از علائم این عارضه است.
- ذاتالریه: عفونتهای ریه مانند ذاتالریه با دردی تیز یا خنجری همراه هستند که هنگام نفس عمیق یا سرفه تشدید میشوند. از دیگر علائم ذاتالریه میتوانیم به تب، لرز، تعریق، سرفه خونآلود یا همراه با خلط، تنگی نفس، کبود شدن لبها و نوک انگشتان، تنفس سریع و سطحی، بیاشتهایی، بیحالی و خستگی اشاره کنیم.
- آمبولی ریه: منظور از آمبولی ریه، گیر کردن لخته خون در شریان خونرسانی به ریهها است. درد قلب، بهویژه هنگام تنفس، درد پشت بدن، تنگی نفس، سرفه خونی، درد یا ورم پا، تعریق، سرگیجه و کبود شدن لبها یا ناخنها از علائم شایع آمبولی ریه هستند.
- کووید ـ ۱۹: بیماران مبتلا به کرونا دچار علائم تنفسی و احساس درد یا فشار در قفسه سینه میشوند.
- سل: بیماری سل نوعی عفونت باکتریایی است که عموما ریهها را درگیر میکند. درد قلب، سرفه شدید و خونی، کاهش وزن، تب و تعریق شبانه از علائم شایع سل هستند.
- آسم: این بیماری یک اختلال تنفسی شایع است که التهاب مجاری عبور هوا و در نتیجه احساس درد در قفسه سینه از علائم شایع آن محسوب میشوند. آسم با علائمی مانند احساس گرفتگی در قفسه سینه، تنگی نفس، سرفه و خسخس سینه نیز همراه است.
- رویهمافتادگی ریه یا هواجنبی: اگر هوا در فضای میان ریهها و دندهها جمع شود، مشکل رویهمافتادگی ریه یا پنوموتوراکس به وجود میآید. هواجنبی با علائمی مانند درد قفسه سینه منتشرشونده در شانه، احساس درد هنگام تنفس، تپش قلب، تنگی نفس و ورم یک سمت قفسه سینه همراه است.
بیماریهای گوارشی

درد قلب و قفسه سینه یکی از علائم بیماریهای گوارشی زیر است:
- پانکراتیت: به التهاب پانکراس، پانکراتیت گفته میشود. پانکراتیت حاد معمولا پیامد سنگ کیسه صفرا است. پانکراتیت مزمن بر اثر عوامل ژنتیکی یا زیادهروی در مصرف مشروبات الکلی اتفاق میافتد. احساس درد در بالای شکم، ورم کردن یا حساس شدن شکم، تب، درد منتشرشونده در پشت بدن و حالت تهوع و استفراغ از علائم پانکراتیت محسوب میشوند.
- اسپاسم مری: انقباض مری با علائمی مانند درد قفسه سینه، دشواری در بلع، رفلاکس و سوزش سردل همراه است.
- پارگی مری: پارگی مری به احساس درد شدید و ناگهانی در قفسه سینه منجر میشود. پارگی مری با علائم دیگری مانند استفراغ، تنگی نفس یا تنفس سریع همراه است.
- زخم معده: زخم معده باعث احساس درد در شکم یا بالای شکم پس از غذا خوردن میشود. سایر علائم زخم معده شامل نفخ، حالت تهوع و استفراغی است که ممکن است خونآلود باشد.
- بیماری رفلاکس معده به مری (GERD): برگشت غذا از معده به مری باعث بروز علائمی مانند احساس درد در قفسه سینه، ترش کردن بلع دشوار، احساس درد هنگام بلعیدن، سرفه، گرفتگی صدا، حالت تهوع و استفراغ میشود.
سایر دلایل
بیماریهای زیر نیز میتوانند باعث احساس درد در قفسه سینه شوند:
- فتق هیاتال: این بیماری به فشار آوردن معده به قفسه سینه اشاره دارد که نوعی فتق شایع است و گاهی بدون علائم خواهد بود. اما اگر علائمی داشته باشد، شامل احساس درد در قفسه سینه، رفلاکس و سوزش سردل میشود.
- کوستوکندریت: به التهاب غضروف قفسه سینه، کوستوکندریت گفته میشود. کوستوکندریت باعث حساسیت به لمس و درد قفسه سینه میشود. درد قفسه سینه به طور ناگهانی شروع میشود و هنگام دراز کشیدن، ورزش، تنفس عمیق، سرفه یا عطسه نیز شدیدتر خواهد شد.
- کشیدگی عضله: کشیدگی و التهاب عضلهها و تاندونهای دور دندهها به درد قلب مداوم دامن میزنند. شدیدتر شدن درد هنگام فعالیت میتواند علامت کشیدگی عضله باشد.
- آسیبدیدگی دندهها: آسیبدیدگی و شکستگی دندهها با احساس درد در قفسه سینه همراه است. بیماران با دنده شکسته نمیتوانند نفس عمیق بکشند و حرکات غیرعادی را در دیواره قفسه سینه خود حس میکنند.
- زونا: زونا نیز یک عارضه دردناک و همراه با خارش است که روی یک سمت صورت، قفسه سینه یا پشت بدن ایجاد میشود. درد زونا، سوزشی یا همراه با گزگز است و میتواند شدید باشد. سایر علائم زونا شامل تب، لرز، خستگی و سردرد است.
روشهای تشخیص علت درد قلب
برای تشخیص درد قلب، پزشک ابتدا پرسشهایی را درباره علائم از بیمار میپرسد. پاسخهای بیمار کمک بسیاری به تشخیص علت درد قلب میکند. آزمایشهای تشخیصی زیر با توجه به تشخیص اولیه برای تعیین علت اصلی درد قلب انجام میشوند:
- نوار قلب (الکتروکاردیوگرام یا ECG): نوار قلب، فعالیت الکتریکی قلب را ثبت میکند. نوار قلب برای بررسی ضربان قلب و تشخیص آریتمی، حمله قلبی و کاهش جریان خون بر اثر گرفتگی عروق مفید است.
- آزمایش خون: میزان آنزیمها در آزمایش خون اندازهگیری میشود. آسیبدیدگی سلولهای عضله قلب بر اثر سکته قلبی باعث تولید مارکر یا نشانگر شیمیایی به نام تروپونین قلبی میشود. از آنجایی که تروپونین (پروتئینهای موجود در فیبرهای عضلانی، اسکلتی و قلب) وارد جریان خون میشود، آزمایش خون یکی از مطمئنترین روشها برای تشخیص حمله قلبی است.
- عکس رادیوگرافی قفسه سینه: قلب و ریهها در عکسبرداری مورد بررسی قرار میگیرند. عکس قفسه سینه میتواند مشکلات ریه مانند عفونت و تومور را نشان دهد. همچنین اندازه و شکل قلب و مشکلات رگهای خونی بزرگ مانند آئورت در عکس رادیوگرافی قابل مشاهده هستند.
- اکوکاردیوگرافی: از امواج صوتی برای ثبت تصویرهای متحرک از قلب استفاده میشود. پزشک ضربان قلب و جریان خون را در اکوکاردیوگرام مشاهده میکند.
- ام آر آی: آسیبدیدگی قلب یا آئورت در تصاویر ام آر آی مشاهده میشود.
- تست ورزش یا استرس: عملکرد قلب قبل و بعد از ورزش و در زمان ورزش اندازهگیری میشود تا تحمل قلب در برابر فشار ناشی از ورزش مورد بررسی قرار گیرد. این تست برای بررسی گرفتگی عروق قلبی، ارزیابی ضربان قلب و فشار خون در زمان ورزش و یافتن علت خستگی هنگام فعالیت کاربرد دارد.
- آنژیوگرافی: آنژیوگرافی برای مشاهده انسداد در شریانهای خاص انجام میشود.
- سی تی اسکن قلب: این روش از عکسبرداری، تصاویری دقیقی را از قلب و رگهای آن ثبت میکند تا هر گونه ناهنجاری در قلب و رگها مشخص شود.
- اسکن هستهای قلب: ماده حاجب رادیواکتیو یا ردیاب به بیمار تزریق میشود تا گردش خون در قلب و پمپاژ خون به وضوح مشاهده شود.
چطور میتوان از درد قلب پیشگیری کرد؟
پیشگیری از درد قلب مستلزم شناخت درد و توجه به موارد زیر است:
- درد قلب از چه زمانی شروع میشود؟
- چه مدت طول میکشد؟
- آیا در بخشهای دیگر بدن منتشر میشود؟
- چه عواملی آن را بهتر یا بدتر میکنند؟
الگوی درد با پاسخ صحیح به پرسشهای بالا مشخص میشود. پزشک علت اصلی درد قلب را با توجه به این الگو تشخیص میدهد و بهترین راهکارها را برای پیشگیری از آن توصیه میکند. همچنین با رعایت توصیههای زیر میتوانید از درد قلب پیشگیری کنید:
- ترک سیگار و مشروبات الکلی: در صورت دشوار بودن ترک سیگار از پزشک کمک بگیرید.
- ورزش: ورزشهای هوازی را حداقل ۱۵۰ دقیقه در هفته انجام دهید. برای مثال پنج روز در هفته به مدت ۳۰ دقیقه پیادهروی سریع داشته باشید یا شنا کنید.
- ویزیت سالانه: برای انجام معاینه و آزمایش خون سالانه به پزشک مراجعه کنید تا مطمئن شوید که فاکتورهایی مانند میزان کلسترول شما در اندازه طبیعی قرار دارد و به بیماری دیابت مبتلا نیستید.
- مصرف آسپرین: درباره مناسب بودن مصرف روزانه آسپرین برای کاهش خطر سکته مغزی و حمله قلبی با پزشک مشورت کنید.
- کنترل بیماریها: بیماریهایی مانند دیابت یا فشار خون بالا را کنترل کنید.
- اصلاح تغذیه: رژیم غذایی متعادل و متنوع داشته باشید. میوه و سبزی فراوان میل کنید، مصرف نمک را کاهش دهید و از مصرف چربیهای اشباع پرهیز کنید.
علائم درد قلب در زنان با مردان تفاوتی دارد؟
درد قلب در مردان معمولاً در قفسه سینه متمرکز است و بیشتر در همان ناحیه خود را نشان میدهد، اما این موضوع در زنان کمی متفاوت است. درد قلب در زنان بیشتر در شانه و بازوها خود را نشان میدهد و با احساس فشار در قفسه سینه همراه است. همچنین زنان به همراه درد، حالت تهوع و همچنین تعریق بیش از حد را احساس میکنند.
در جدول زیر میتوانید میتوانید این تفاوتها را ببینید:
| تفاوت درد قلب | درد قلب در مردان | درد قلب در زنان |
|---|---|---|
|
درد در قفسه سینه |
درد در مرکز قفسه سینه به همراه احساس فشار | درد در قفسه سینه وجود دارد شدت کمتری دارد |
| درد منتشر شونده | احتمال کم |
به احتمال زیاد درد به گردن، فک، شانه، بازو و دستها منشتر میشود |
|
تنگی نفس |
بیشتر در زمان فعالیت | بیشتر در زمان استراحت |
| تعریق | احتمال تعریق وجود دارد |
تعریق بیش از حد |
|
حالت تهوع |
احتمال کم |
احتمال زیاد |
|
سرگیجه |
احتمال کم |
احتمال زیاد |
| نحوه بروز درد و علائم | ناگهانی |
تدریجی |
سخن آخر
درد قلب مشکلی نیست که آن را نادیده بگیرید. اکثر مردم میدانند دردی که در مرکز قفسه سینه حس میشود و در دست چپ منتشر میشود، میتواند علامت حمله قلبی باشد. اما بسیاری از افراد با سایر علائم حمله قلبی مانند درد پشت کتف، گردن، فک و تنگی نفس آشنایی ندارند. علاوه بر این، حمله قلبی در مراحل اولیه غالبا با علائمی همچون نفخ، سوءهاضمه یا سوزش سردل اشتباه گرفته میشود.
درد قلب بنابر دلایل مختلفی بروز پیدا میکند و تشخیص علت اصلی این درد نیز مستلزم مراجعه به پزشک متخصص است. بنابراین، سعی نکنید خودتان به تنهایی علت درد قلبتان را تشخیص دهید و یا درد خود را نادیده بگیرد. جهت دریافت نوبت مشاوره و ویزیت از متخصص قلب با شماره تلفنهای ۰۲۶۳۲۵۰۳۳۷۶ یا ۰۹۱۰۵۶۷۸۴۲۶ تماس حاصل فرمایید.
پرسشهای متداول
درد قلب دقیقا کجاست و در کدام قسمت بدن است؟
درد قلب معمولاً در قفسه سینه (از گردن تا بالای شکم) احساس میشود. البته ممکن است درد به سایر اندامهای بدن مانند فک، شانه، بازو و دستها، خصوصاً دست چپ، نیز منتشر شود. این درد بیشتر به شکل سوزش، تیر کشیدن یا احساس فشار در قفسه سینه خود را نشان میدهد.
آیا درد قلب میتواند عضلانی باشد؟
اگر عضله قلب هنگام ورزش یا فعالیت بدنی مانند بلند کردن بار سنگین، کشیده شده باشد، درد تیزی را در قفسه سینه خود حس خواهید کرد.
چرا وقتی میخندم، قلبم درد میگیرد؟
درد قلب در هنگام خندیدن احتمالا ناشی از عفونت ریه است. هر بار که ریهها منبسط میشوند، برای مثال هنگام خندیدن یا عطسه، بافتهای متورم و ملتهب ریه به یکدیگر ساییده شده و به درد تیز و تیرکشندهای در قفسه سینه منجر میشود.
چرا وقتی ناراحت یا مضطرب هستم، قلبم درد میگیرد؟
بخشی از مغز که مسئول تنظیم هیجانات است، هنگام تحمل پریشانی هیجانی با تحریک عصب واگ به اضطراب و ناراحتی واکنش نشان میدهد. عصب واگ از ساقه مغز شروع میشود و به سمت گردن، قفسه سینه و شکم امتداد مییابد. تحریک شدید عصب واگ موجب درد قلب و حالت تهوع میشود.
آیا نوشیدن آب یا قهوه، مصرف پاراستامول یا راه رفتن به درد قلب ناشی از آنژین کمک میکند؟
اگر مبتلا به آنژین هستید، هر زمان که قلبتان درد گرفت، بهترین کار این است که فعالیتی را که در حال انجام آن هستید، متوقف و استراحت کنید. روی تنفس خود تمرکز کنید و آرام باشید. از بینی، نفسهای عمیق بکشید و هوا را به آرامی از دهان بیرون دهید. داروهای تجویزشده را مصرف کنید. از آنجایی که آنژین در نتیجه انسداد شریانهای کرونری بروز پیدا میکنند، بنابراین بعید است که نوشیدن آب یا قهوه، مصرف پاراستامول یا راه رفتن به تسکین درد آن کمک کنند.
وقتی قلبم درد میکند، چطور میتوانم بخوابم؟
خوابیدن در هنگام تحمل درد قلب، دشوار است. اگر به دلیل آنژین دچار تنگی نفس شدهاید، چند بالش زیر سر خود قرار ددهید و حالتهای زیر را امتحان کنید:
- به پهلو بخوابید و بالشی را میان پاها قرار دهید. سعی کنید پشت بدن را صاف نگه دارید.
- به پشت بخوابید و بالشی را زیر زانوها قرار دهید.
چه افرادی بیشتر در معرض خطر ابتلا به آنژین قرار دارند؟
خطر ابتلا به آنژین پس از ۵۵ سالگی در زنان و مردان افزایش مییابد. بانوان دارای سابقه حملۀ قلبی بیشتر از آقایان مستعد ابتلا به آنژین هستند. آنژین میکروواسکولار عموما پس از یائسگی در بانوان مشاهده میشود (منبع).
چه افرادی بیشتر در معرض خطر حمله قلبی قرار دارند؟
احتمال حمله قلبی در آقایان بالای ۴۵ سال و بانوان بالای ۵۵ سال بیشتر از همجنسان جوانترشان است. استعمال دخانیات، چه کشیدن سیگار چه تماس بلندمدت با دود دخانیات نیز یکی از عوامل خطر حمله قلبی محسوب میشود.
چرا قلبم پس از نوشیدن قهوه درد میگیرد؟
افراد دارای حساسیت به کافئین و مبتلا به بیماری قلبی، بر اثر مصرف کافئین دچار تپش قلب میشوند. اگر عادت به مصرف کافئین نداشته باشید یا در نوشیدن قهوه زیادهروی کنید، احتمال این که پس از نوشیدن قهوه دچار علائم قلب بشوید، بیشتر است.
آیا درد قلب در کودکان عادی است؟
والدین باید بدانند که درد قلب کودکان عارضه نسبتا شایعی است که به ندرت علامت ابتلا به یک بیماری قلبی است. فقط یک تا چهار درصد از موارد درد قفسه سینه در کودکان منشأ قلبی دارد.
آیا درد قلب در بارداری خطرناک است؟
درد قلب در اواسط یا اواخر بارداری معمولا پیامد تغییرات ناشی از بارداری است. جنین در حال رشد باعث میشود رحم فشار بیشتری به رودهها، ریهها و معده وارد کند و این اندامها را رو به بالا و به سمت حفره سینه فشار دهد.
درد قلب عصبی چگونه است؟
درد قلب عصبی غالبا ناگهانی و به صورت درد خنجری شروع میشود و حتی ممکن است در زمان شروع درد، بیحرکت نشسته باشید. درد قلب گاهی پس از سایر علائم اضطراب بروز پیدا میکند و معمولا سریع و ظرف تقریبا ۱۰ دقیقه آرام میشود.
چه دلایلی باعث درد قلب هنگام دراز کشیدن میشود؟
درد قلب تیز و خنجری که معمولا سریع شروع میشود، یکی از علائم شایع پریکاردیت حاد است. این درد غالبا در وسط یا سمت چپ قفسه سینه حس میشود و گاهی در یک یا هر دو شانه منتشر میشود. نشستن و رو به جلو خم شدن درد را تسکین میدهد، اما خوابیدن و کشیدن نفس عمیق درد را شدیدتر میکند.
چرا قلبم شبها درد میگیرد؟
درد قلب هنگام خوابیدن یکی از علائم بیماریهایی مانند بیماریهای قلبی، تنفسی یا گوارشی است. بنابراین اگر هنگام خوابیدن دچار درد قلب میشوید، بهتر است برای تشخیص علت درد به پزشک مراجعه کنید.
چرا صبحها که از خواب بیدار میشوم، قلبم درد میکند؟
قلب درد صبحگاهی مشکل ناراحتکنندهای است که میتواند علت سادهای مانند استرس یا سوءهاضمه داشته باشد. البته ممکن است درد قلب ناشی از یک بیماری جدی مانند آمبولی ریه یا سکته قلبی باشد. درد قلب را همواره جدی بگیرید.